Гонорея (триппер) – это частое и трудно контролируемое, социально значимое венерическое заболевание, передающееся почти исключительно половым путем от человека к человеку. Вызывает в острой форме гнойное воспаление половых органов, что приводит к серьезным осложнениям. Возбудителем гонореи является грамотрицательный диплококк Neisseria gonorrhoеae, именуемое как гонококк. Известен в медицине с 1879 года. Чаще всего гонореей болеют лица, которые имеют случайные или непостоянные половые связи без презерватива. Социальная значимость гонококковой инфекции обусловлена неблагоприятным влиянием, которое она оказывает на демографические показатели, поскольку она существенно повышает частоту мужского и женского бесплодия. Механизм передачи гонореи – контактный, путь – половой, крайне редко – бытовой. Источником заражения чаще всего является больной человек, страдающий хронической торпидной или бессимптомной формой гонореи, не знающий о наличии у него инфекции, практикующий частые половые связи с постоянной сменой половых партнеров и не использующих презервативы.
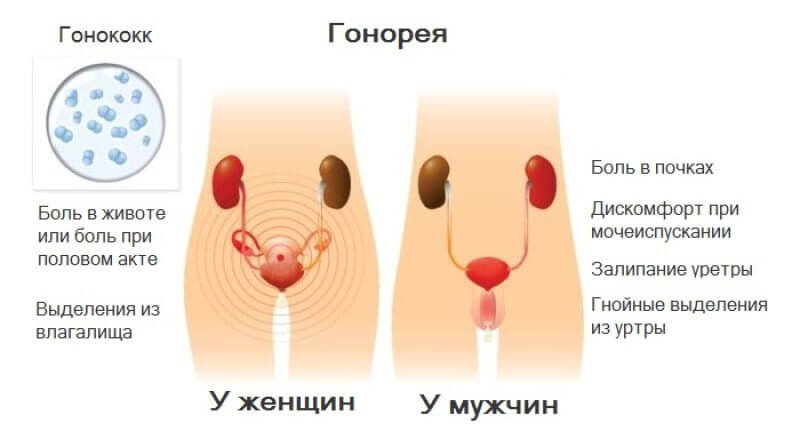
У мужчин чаще всего проявляется острым уретритом, тогда как у женщин гонококковая инфекция в большинстве случаев вызывает эндоцервицит. Бессимптомно и торпидно гонорея протекает у мужчин до 30-48%, у женщин до 50-94%, особенно часто при локализации в глотке и прямой кишке.
Восприимчивость к гонорее очень высокая. При однократном половом контакте с больной гонореей женщиной мужчина инфицируется в 20 -25% случаев, женщина же после однократного полового контакта с больным мужчиной – в 50-90% случаев. Из-за общности эпидемиологических характеристик с другими ИППП гонорея, как моноинфекция, регистрируется редко. От 40% до 62% больных гонореей заражены двумя и более возбудителями ИППП: с Ch. Trachomatis и Tr.vaginalis -до 60%-80%, с C. Albicans у женщин – в 50% (этим объясняется частая хроническая молочница у женщин с N.G., с G. Vaginalis – 17%).
При одновременном заражении гонореей и другими ИППП удлиняется инкубационный период, изменяется клиническое течение заболевания, нарушается иммунологическая реактивность, затрудняется его клиническая и лабораторная диагностика, вследствие чего больные длительное время остаются без соответствующего лечения. Это способствует появлению более тяжелых осложнений и учащению рецидивов. При ассоциации гонококков с трихомонадами, хламидиями и другими ИППП, усиливается патогенность каждого микроба, при этом один из возбудителей может персистировать не только в клетках фагоцитах, но и в других микроорганизмах и простейших (резервация гонококков влагалищной трихомонадой с сохранением жизнеспособности). Причинами неудач лечения гонореи может быть изменчивость гонококков, появления микроорганизмов с теми или иными дефектами клеточной стенки, вплоть до образования L форм, способность гонококков образовывать микрокапсулу, затрудняющую фагоцитоз и часто являющуюся одним из фактором вирулентности. Поэтому частота рецидивов гонореи при наличии смешанной инфекции с хламидиями, трихомонадами и уреаплазмами достигает 40%.
Активизация ИППП, (в т.ч. обратной реверсии с L форм в исходные виды бактерий), что ассоциируется с клиническим обострением и рецидивом заболевания, обусловлено:
- состоянием иммуносупрессии, которое может быть патологическим (переохлаждение, перегревание, инсоляция, гриппоподобные состояние, прием алкоголя и безалкогольных газированных напитков, острой, соленой, маринованной пищи, стресс)
- физиологическим, нередко связано с изменением гормонального баланса в организме (момент овуляции и усиления эстрогеновой активности, после менструации).
- состоянием организма после полового акта
- наличие полиэндокринопатологии
- суперинфекции условно патогенной флорой нового полового партнера
- проведение инвазивных урологических и гинекологических процедур.
Особую эпидемиологическую угрозу представляют больные гонореей, инфицированные ВИЧ, что обусловлено повышением при гонорее концентрации ВИЧ в эякуляте и секрете влагалища в 8 раз, по сравнению с только ВИЧ инфицированными.
Входными воротами инфекции служат цилиндрический эпителий уретры, шейки матки, прямой кишки и конъюнктивы глаза. Гонорейное же поражение органов, покрытых плоским эпителием, возможно при нарушении его целостности под воздействием механических или химических травм, мацераций гноем и ряда других факторов.
Инфекция слизистой оболочки включает адгезию, инвазию, размножение и перенос возбудителя в субэпителиальные ткани.
Выделяют свежую гонорею (с давностью заболевания до 2 месяцев), которая по течении делится на стадии: острую, подострую и торпидно протекающую (малосимптомную), хроническую (с давностью более 2 мес), обычно протекающую торпидно, обостряясь под влиянием провоцирующих факторов, а также ассимптомную гонорею, при которой носительство гонококков на поверхности слизистой оболочки не вызывает воспалительной реакции.
Основные жалобы у женщин:
- Вагинальные и или цервикальные слизисто – гнойные выделения
- Дизурия
- Боли внизу живота
- Диспареуния
- Боли и выделения из прямой кишки.
Основные жалобы у мужчин:
- Гнойные выделения из уретры
- Дизурия
- Боли в уретре
- Боли в промежности с иррадиацией в прямую кишку
- Боли и выделения из прямой кишки.
Основные проявления гонореи у новорожденных:
- Поражение глаз, ринит, вульвовагинит.
Основные проявления острой гонорейной инфекции у женщин:
- уретрит
- цервицит
- вульвовагинит, вестибулит, бартолинит.
Основные проявления острой гонореи у мужчин:
- уретрит
- баланопостит.
У мужчин и женщин: конъюнктивит, иридоциклит, проктит, фарингит с поражением глотки, миндалин, языка, десен.
Основные проявления острой гонореи у детей:
- уретрит, вульвовагинит, конъюнктивит, проктит, фарингит, артриты.
Основные проявления гонореи у новорожденных:
- офтальмия
- вульвовагинит.
Исключительно редко встречается диссеминированная гонококковая инфекция в виде сепсиса, миокардита, менингита, артрита, бурсита, синовита, теносиновита, остеомиелита.
Осложнения гонорейной инфекции у женщин (нижнего отдела мочеполовой системы):
- хронический уретрит
- хронический цервицит – наиболее частое проявление гонококковой инфекции. При хронической течении отмечается наличие эрозий шейки матки, ретенционных кист шейки матки (ovuli Nabotti, O.N.)
- абсцесс бартолиниевой железы.
Верхних отделов мочеполовой системы(ВЗОМТ):
- эндометрит
- сальпингит с частой облитерацией труб
- тубоовариальный абсцесс
- пельвиоперитонит с развитием спаечного процесса в малом тазу и возможной эктопической(внематочной) беременностью
- перигепатит (синдром Фитц - Хью – Кертиса)
- бесплодие.
Осложнения гонореи у мужчин:
- уретрит (парауретрит, тизонит, литтреит, морганит, парауретральный абсцесс, колликулит, катаральный, интерстициальный, кистозный, атрофический)
- баланит, баланопостит
- фимоз, парафимоз
- стриктура уретры (одиночные или множественные, по форме кольцевидные, серповидные, петлистые, узловатые различной длины и диаметра)
- лимфангоит, лимфаденит
- эпидидимит, орхоэпидидимит (острый, подострый, хронический). Иногда сочетаются с дифферентитом и фуникулитом. Часто могут осложняться нарушением проходимости придатка и развитием обтурационного бесплодия и (реже) аутоиммунного бесплодия.
- простатит (острый, подострый, хронический простатит, катаральный, фолликулярный, паренхиматозный) протекает без лечения неопределенно долго и его течение сопровождается обострениями. Рецидивы простатита могут быть вызваны приемом алкоголя, острой , соленой, консервированной пищи, переохлаждением или перегреванием, дизритмией половой жизни, незащищенными половыми контактами.
- везикулит часто сочетается с простатитом и эпидидимитом. Выделяют катаральный, глубокий, эмпиему семенных пузырьков, перивезикулит.
- бесплодие.
Диссеминированная гонококковая инфекция(системные осложнения у мужчин и женщин):
- артрит, теносиновит
- поражение кожи
- эндокардит, миокардит, перикардит
- менингит, сепсис
- аноректальная гонорея, мочевого пузыря, мочеточников, почек, рта(60-80%), носа, уха, глаз, гортани протекает ассимптомно.
Клинические проявления гонореи за последние десятилетия претерпели ряд существенных изменений. В частности, нерациональная терапия антибактериальными препаратами (включая самолечение) и, как следствие этого, возрастание устойчивости гонококков к ним, через повышение количества плазмидо - обусловленной продукции В лактамазы.
Показания к обследованию на гонорейную инфекцию
У мужчин:
- наличие жалоб на гнойные или слизисто-гнойные выделения из уретры, зуд в уретре
- симптомы дизурии
- наличие воспалительных изменений в области наружного отверстия уретры, парауретральных ходов
- наличие болей в области придатка яичка и (или яичка)
- наличие болей или выделений из прямой кишки, признаки проктита
- наличие признаков воспаления предстательной железы
- наличие признаков конъюнктивита
- наличие в анамнезе незащищенных половых актов
- наличие в анализах трихомониаза, после лечения последнего (или других ИППП)
- бесплодие.
У женщин:
- наличие воспалительных заболеваний мочеполовой сферы, гнойных или слизисто-гнойных выделений из влагалища, проявлений проктита, вульвовагинита, цервицита.
- воспалительные заболевания органов малого таза (ВЗОМТ, гидро- или пиосальпингс, эндометрит, аднексит) спаечный процесс органов малого таза.
- наличие жалоб на появившиеся субъективные расстройства в области половых органов (зуд, жжение при мочеиспускании, боли внизу живота, усиление белей, кровянистые выделения)
- наличие эрозии или дисплазии шейки матки
- наличие кист шейки матки (ovula Nabotti,O.N)
- наличие в анализах трихомониаза (особенно после лечения последнего) или других ИППП
- наличие Т2,Т3 цитологических типов мазков
- наличие признаков конъюнктивита
- незащищенных половых актов
- бесплодие, привычные выкидыши в сроке до 12 недель (замершая, неразвивающаяся беременность), преждевременные роды в анамнезе.
- беременные женщины обследуются трижды:
- 1 обследование следует проводить при постановке на учет
- 2 обследование – при сроке 27-30 недель
- 3 обследование – при сроке 34-40 недель
Вне указанных сроков обследование беременных женщин проводится по показаниям (появление выделений из половых путей, субъективные жалобы и т.д.).
- в гинекологических стационарах обследуются все женщины, не обследованные до госпитализации, перед назначением антибактериального лечения
- в родильных домах обследуются все роженицы без обменных карт
- родильницы с осложненным течение послеродового периода (лучше на 5-6 день после родов).
Новорожденные – с гнойным конъюнктивитом или вульвовагинитом. При подтверждении гонококковой этиологии конъюнктивита или вульвовагинита обследуются родители.
Дети (девочки) – с симптомами вульвовагинита.
Лица:
- вступавшие в половой контакт с больным гонореей
- проходящие обследование на ИППП
- у которых диагностирован трихомониаз (до и, особенно, после лечения последнего).
- подвергшиеся сексуальному насилию.
При неустановленном источнике инфицирования рекомендуется повторное серологическое обследование на Lues через 3 мес, ВИЧ, геп В и С через 3-6-9- мес.
Методы диагностики гонореи:
- микроскопия окрашенных мазков
- культуральный (посев на In Tray GC,BioMed Diagnostics,Inc, США)
- определение чувствительности гонококков к антибиотикам
- пцр, лцр, -NASBA (молекулярно- биологический, реакция транскрипционной амплификации).
- пиф.
В лабораторной диагностике гонореи часто возникают ситуации, когда при очевидной клинике заболевания или же у лиц, указанных в качестве источника заражения этой инфекцией, идентифицировать гонококк не удается. Подобные ситуации могут быть обусловлены тем, что после попадания на эпителий гонококки быстро проникают в субэпителиальную ткань, многочисленные железы и крипты, где находят благоприятные условия для существования. Со временем они вообще могут исчезнуть с поверхности эпителия мочеполовых путей и находиться в уретральный железах и криптах, устья которых нередко закупорены гнойными пробками или сдавлены разрастающейся соединительной тканью. Образующиеся небольшие псевдоабсцессы являются резервуаром гонококков, которые при определенных «провокационных» условиях (половой акт, менструация, прием алкоголя) вскрываются в уретру и приводят к заражению партнера. Через несколько дней или даже часов гонококки вновь исчезают с поверхности слизистой оболочки или цервикального канала и могут не обнаруживаться во время проведения обследования.
Повышению качества методов лабораторной идентификации возбудителей ИППП способствуют:
- тщательный выбор локализации и материала для исследования на наличие возбудителей (свеже выпущенная моча, свободное отделяемое или соскоб эпителия из уретры, вагины, цервикального канала, прямой кишки, конъюнктивы, носоглотки)
- использование урологических и гинекологических манипуляций, позволяющих исследовать материал предстательной железы, семенных пузырьков, канальцев придатка яичка, эякулята, эндометрия, содержимого кист шейки матки (Ovula Nabotti), матки, фаллопиевых труб, сактосальпингсов, кист яичников
- правильное определение клиницистами момента обследования на ИППП с учетом гормонального фона (фазы менструального цикла), времени проведения, характера клинического течения инфекционного процесса, «провоцирующих» факторов
- проведение параллельного исследования клинического материала из двух или более очагов одновременно
- повторное обследование на ИППП при отрицательном первичном результате через определенный промежуток времени и разными методами
- возможность повторного обследования пациента в случае выявления одной инфекции при параллельном присутствии клинических симптомов, соответствующих другой ИППП.
На современном этапе у пациентов превалируют хронические, мало- и бессимптомные формы, вследствие чего пациенты по поводу них своевременно не обращаются к врачу, и в инфекционный процесс неизбежно вовлекаются внутренние половые органы. При этом гонококк «уходит» в мембраноограниченные зоны (литтреит, морганит и т.д.) и вышележащие органы мочеполовой системы (придаток яичка, маточные трубы и т.д.), недоступные для взятия материала общедоступными методами. Кроме того, выявление возбудителей малосимптомных хронических форм уретрогенных ИППП затрудняется отсутствием интенсивного деления возбудителя, недостаточного для микроскопических и микробиологических методов идентификации количества возбудителя.
Частое обнаружение в посевах сапрофитных аэробных бактерий и апатогенных анаэробов, как правило, не является свидетельством их этиологической роли и основанием для установления диагноза «бактериальный уретрит».
Наличие в мазках или в секрете предстательной железы или семенных пузырьков более 10-15 лейкоцитов, внутри (при острой гонорее) или внеклеточных (при хронической форме) гр (-) диплококков говорит о наличии гонорейного их поражения. Под влиянием антибиотиков гонококки могут быстро менять свои свойства и становиться грамположительными гр (+). Следует учитывать, что отрицательные результаты однократного исследования секрета предстательной железы еще не означают, что в предстательной железе нет патологических изменений. Из-за окклюзии выводных протоков долек предстательной железы воспалительным слизистым густым секретом, содержащим бактерии, лейкоциты, восстановленный отток из инфицированных простатических протоков предстательной железы на 4 массаже предстательной железы является более объективным критерием воспаления (повышение количества лейкоцитов в секрете предстательной железы).
Принципы лечения гонореи должны исходить из того, что гонорея, как правило, встречается в ассоциации с трихомонадной и другими ИППП.
Поэтому очередность лечения такого ассоциата будет следующей:
- максимальная санация от трихомонадной инфекции с последующим строжайшим контролем всеми доступными методами
- при наличии гонорейной инфекции, ее лечение начинают после убедительных отрицательных контролей по трихомониазу
- в последующем подвергается лечению хламидийная и условно патогенная мико-уреаплазменная инфекция
- завершает санацию противовирусная терапия.
Профилактика гонореи:
- секс в презервативе (не дает 100% гарантии предохранения).
- индивидуальная профилактика у мужчин, не позднее 2 часов после полового контакта.
Если у вас остались вопросы
по гонорее (трипперу) или возникла срочная необходимость в личной консультации по ЗППП,
жду ваших вопросов, звонков.
В Киеве консультации, обследования на ЗППП можно пройти по адресам, указанным в контактах.
Будьте здоровы и берегите себя!
Ваш доктор Манжура А.И.